Avant la crise sanitaire, le numérique en santé était accessoire dans le parcours de soins. Désormais, il est devenu incontournable. Alors que le Ségur vient « récompenser » les soignants par des hausses de salaires (180 euros environ) des hôpitaux en juillet 2020, certains s’étonnaient que le numérique qui a tant rendu service à la Nation ne soit pas aussi priorisé en matière financière. Mais l’histoire ne s’arrête pas là et reprend presque aussitôt fin juillet. Là on ne parle plus de quelques centaines de millions d’euros comme en 2018 avec Ma Santé 2022, mais bien de 2 milliards supplémentaires. Tous les acteurs du secteur écarquillent les yeux. Cela représente des montants jamais vus dans le numérique en santé.
Commentaire d’André Bernay, directeur de Pulsy, le GIP e-santé du Grand Est, « alors qu’en 2012-2013 on considérait encore le numérique comme un palliatif pour les déserts médicaux ou un moyen de réaliser des économies, s’opère désormais une transformation stratégique de l’hôpital et de l’offre de soins qui inclut l’outil numérique dans les prises en charge et le parcours de soins ».
Impulsion numérique
Comment encore illustrer cette impulsion numérique enclenchée au cours de la première vague au printemps dernier ? Pour comprendre l’évolution de l’épidémie en mars, les pouvoirs publics ont recours à un outil statistique épidémiologique. En quelques semaines, la Délégation numérique en santé (DNS) et l’Agence numérique en santé (ANS) s’attellent à la tâche. Ils créent en urgence un système d’information des laboratoires (SI de dépistages-Sidep). Ce dispositif sert encore maintenant à connaître la situation sanitaire de la Covid. Ces données sont régulièrement publiées par l’agence Santé publique France (SPF).
Le travail réalisé par la nouvelle gouvernance de la DNS pilotée par l’équipe de Dominique Pon et Laura Letourneau a été reconnu par tous. Celle-ci incarne même selon Gérard Raymond (France Assos Santé) « une nouvelle vision de la société ». Ces nouveaux dirigeants à la DNS provenant du secteur privé, ont d’ailleurs insufflé une dynamique dans un cadre plus global, explique le Snitem, le syndicat représentatif des industriels du dispositif médical. Des grands pas ont été réalisés par la HAS sur les évaluations et le remboursement, la volonté des pouvoirs publics.
Sur le montant des enveloppes accordées, les pouvoirs publics expliquent que les fléchages sont déjà inscrits dans le PLFSS 2021, ce qui permettra de les mettre en œuvre à partir de 2021. D’où l’invitation au Ségur « des représentants de la radiologie et de la biologie. Ces secteurs ont le plus travaillé cette question des normes et ont déjà généré énormément de données. Mais elles circulent encore mal, parce que justement les standards ne sont pas encore aboutis », expliquent Régis Sénégou et Franck Toufaili (les deux coprésidents du comité santé commun à Syntec Numérique et Tech In France).
L’État plateforme
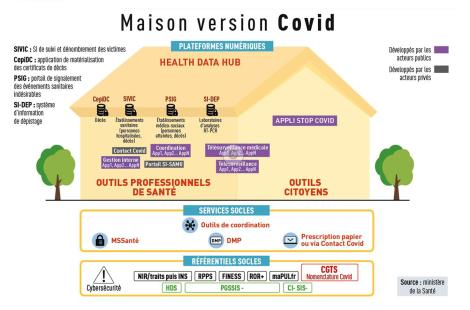
Si on a besoin de financement dans le numérique en santé, c’est pour régler le problème majeur de l’interopérabilité à cause d’un manque de standards et d’arbitre. Outre la gouvernance qui sert d’arbitre, (l’ANS a pris de l’ampleur en augmentant ses effectifs de 120 ETP à 200 ETP en quelques mois), des outils sont proposés aux industriels depuis peu, à savoir l’outil Convergence ainsi qu’un espace de tests. Autre avancée très attendue par les acteurs de santé, les technologies socles devront être installées à partir de 2021, soit l’INS (Identifiant national de santé), la MSSanté (Messagerie sécurisée de santé), la carte e-CPS (la carte dématérialisée de professionnel de santé) et le DMP (dossier médical partagé). Ces quatre outils fondamentaux sont absolument nécessaires pour assurer un cadre d’interopérabilité national. Enfin, dernière nouveauté et non des moindres, l’obligation des industriels à rendre leurs logiciels interopérables. Illustration avec le GIP e-santé Occitanie et son directeur, Jean-Christophe Zerbini : « Les éditeurs seront accompagnés, aidés, mais toujours dans un cadre opposable. »
En conséquence, les industriels sont à la fois contraints et acteurs de ces changements de stratégie. Ce que confirme le président du président du GIP e-santé Occitanie, Jérôme Euvrard : « Nous avons suffisamment dit que les logiciels n’étaient pas suffisamment intégrés. Maintenant nous devons prendre le pari de la responsabilité des éditeurs pour faire et du financeur pour subventionner. »
Vigilance des acteurs
Certains acteurs se montrent plus sceptiques, d’abord sur le calendrier de la feuille de route du numérique (qui a débuté en avril 2019). En témoigne l’avis de Lamine Gharbi, président de la FHP : « La crise sanitaire est venue percuter la politique numérique engagée depuis deux ans. Si la feuille de route (du numérique) avait pu être déployée avant, il est probable que la gestion de la crise aurait été différente. »
Un frein est constaté pour avancer dans l’innovation : l’accès aux appels d’offres est très complexe pour les start-up. Car les budgets sont énormes et les temps de procédure trop longs.
« Résultat, ce sont les grands groupes qui remportent les marchés alors qu’ils ne sont pas forcément les plus innovants », insiste Thibault Naline. Pour y remédier, il serait judicieux d’utiliser des mécanismes plus souples comme l’article 51 ou bien même intégrer des accélérateurs de start-up au sein des hôpitaux, comme l’a déjà fait l’Institut Gustave-Roussy.
Télésurveillance, progrès attendus
Pour les industriels du dispositif médical (Snitem) qui voient des obstacles réglementaires, un levier serait de faire passer dans le droit commun la télésurveillance. En effet, celle-ci se trouve toujours sous mode expérimental dans quatre pathologies, l’insuffisance cardiaque, le diabète, l’insuffisance respiratoire et l’insuffisance rénale chronique.
Quant au suivi des prothèses cardiaques implantables, il est déjà pris en charge par l’assurance maladie. Surtout, concernant toutes les autres pathologies, « le business model n’est pas clairement défini », explique Armelle Graciet, directrice des affaires industrielles. L’objectif de l’organisation professionnelle est que les solutions de télésurveillance développées sur l’ensemble des pathologies puissent avoir un accès rapide au marché. Quel serait le cadre de ce nouveau dispositif ? Il nécessiterait « une renégociation après deux à trois années sur la base des données en vie réelle ».
L’argent, nerf de la guerre de l’innovation, devra aussi apporter des compétences en numérique qui manquent encore dans le secteur de la santé, selon Thibaut Naline (Lifen), interlocuteur des start-up au Ségur du numérique pour France Digitale : « Pour qu’il y ait transformation digitale en France, c’est une nécessité. »
Et cette mutation des compétences ne serait pas encore intégrée dans les hôpitaux dans lesquels se trouvent des DSI, mais pas des CDO : « Nous avons besoin d’experts qui ont ce profil et qui disposent de moyens pour innover, tester et se tromper. » Et d’appeler à les recruter en nombre aussi bien dans les établissements de santé que dans les ARS ou à la Cnam.
Enfin, concernant la répartition des budgets, certains acteurs se disent échaudés. Ainsi, le monsieur numérique des radiologues, Pierre Champsaur émet également des doutes : « La radiologie est particulièrement volontaire pour participer à la constitution d’un meilleur parcours numérique du patient mais la destination précise des montants annoncés est une vraie question. Dans les différents plans d’état il y a une reventilation qui a tendance à réduire les budgets définitivement alloués avec un risque d’absorption significative par les tuyaux. Il est fondamental que ces budgets soient alloués de la façon la plus pertinente pour être réellement le starter d’une nouvelle étape. »
Cet attentisme de la part de cette profession très engagée dans le numérique est-il partagé par d’autres ? À la tête d’Eurasanté, l’agence de développement des activités de santé de Lille et de sa région les Hauts-de-France, son directeur, Etienne Vervaecke a pour sa part connu les aléas du DMP depuis les années 2000. Mais il reconnaît des avancées importantes dans les enveloppes financières allouées. Il s’interroge toutefois : « Il y a eu beaucoup d’annonces fracassantes, mais aussi de désillusions en raison parfois de lourdeurs administratives dans l’attribution des financements ».
Bref, cette complexité des parcours de fonds est peut-être une vieille rengaine. Mais elle a été partagée par nombre d’acteurs de santé confrontés par le passé à nombre de blocages cette fois purement administratifs. Pour passer du verre à moitié vide à celui à moitié plein, reste donc à la DNS à labourer le terrain de la persuasion et réussir son pari d’intégration. •
* Grades : Groupements régionaux d’appui au développement de la e-santé.

Soumission chimique : un plan concret pour les médecins
Leïla Chaouachi, fondatrice du Crafs : « L’affaire Pelicot a provoqué une sidération chez les médecins »
Soumission chimique : les médecins se mobilisent
Accès aux soins : la Défenseure des droits entend démonter les discriminations envers les trans